تحدث معظم الكسور بسبب قوة تصادم شديدة أو ضغط أو سقوط.
لكن على الجانب الأخر، الكسور أيضا قد تحدث بسبب بعض الحالات الطبية التي تؤدي لضعف العظام ومنها على سبيل المثال، هشاشة العظام،وبعض الأنواع من الأورام السرطانية.
الكسور التي تحدث بسبب حالة طبية تسمي بالكسور المرضية.
حقائق سريعة عن الكسور:
- تحدث أغلب الكسور بسبب السقوط أو الحوادث.
- كسور العظام التي تحدث بسبب بعض الأمراض تسمي كسورا مرضية.
- الكسور المضاعفة هي الكسور التي تسبب إصابة في الجلد الذي يغطي منطقة الكسر.
- هناك العديد من أنواع الكسور وتشمل الكسورالخلعية، الكسور المفتتة، الكسور الدقيقة (الشروخ).
- التئام العظام هو عملية طبيعية على الاطلاق، العلاج يعتمد على إعطاء العظام أفضل الظروف لتشفي بنفسها.
ما هي كسور العظام؟
هناك العديد من الطرق التي من الممكن أن يحدث بها الكسر، مثل الكسر الذي يحدث للعظام ولا يؤدي الي تلف الأنسجة المحيطة أو تمزق الجلد يسمي كسر مغلق.
على الجانب الأخر، الكسر الذي يسبب تلف الأنسجة المحيطة،ويؤدي الي اختراق الجلد المحيط بموقع الكسر يسمي كسر مضاعف أو كسر مفتوح. الكسور المضاعفة بشكل عام أكثر خطورة من الكسور البسيطة، بسبب أنها بالتعريف يتم إصابتها بالعدوي.
معظم العظام البشرية قوية بشكل مدهش وتستطيع تحمل الصدمات القوية أو الضغوط. لكن في حالة أن تكون هذه القوة أو الصدمة شديدة القوة بشكل مبالغ، أو توجد هناك مشكلة في العظام، يمكن حينها حدوث الكسر.
كلما زاد عمر الانسان، كلما قلت قدرة العظام علي تحمل القوي والصدمات. بسبب أن عظام الأطفال أكثر مرونة، فإنها عنما تتعرض للكسر يكون الأمر مختلفا. الأطفال يمتلكون ما يسمي أطباق نمو في نهاية العظام (مناطق لنمو العظام) والتي قد تصاب في بعض الأحيان بالتلف.
أنواع الكسور:
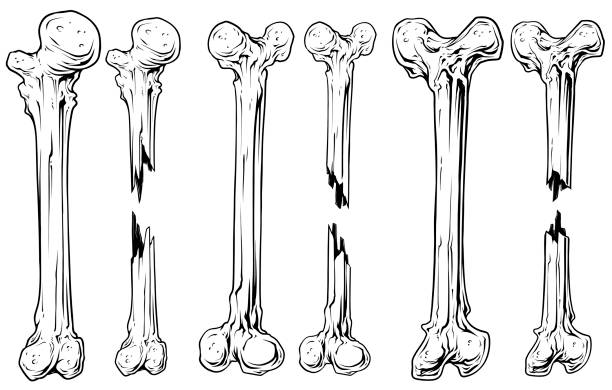
هناك العديد من أنواع الكسور تشمل:
- الكسر الناتج عن سحب العظمة (avulsion fracture): يحدث عندما تقوم العضلة بسحب العظمة بشكل يؤدي الي الكسر.
- الكسر المتفتت (comminuted fracture): حيث تتفتت العظام الي العديد من الأجزاء.
- الكسر الانهيار(compression or crush fracture): يحدث بشكل عام في العظام الاسفنجية في العمود الفقري.
- الكسر المرتبط بالخلع (fracture dislocation): عندما يحدث خلع في أحد المفاصل وتكسر إحدى عظامه.
- الكسر في أحد جانبي العظمة بينما ينثني الجانب الأخر من العظمة (greenstick fracture) يحدث بشكل أكثر شيوعا في الأطفال الذين يمتلكون عظاما أكثر طراوة وليونة.
- الشروخ (hairline fracture): حدوث كسر رقيق للغاية أو شرخ في العظمة. في بعض الأحيان لا يمكن اكتشاف هذا النوع من الكسور بالأشعة العادية.
- الكسر التصادمي بين العظام (impacted fracture): عندما تكسر العظام وتصدم احداها بعظمة أخري.
- الكسر داخل المفصل (intraarticular fracture): عندما يمتد الكسر الي سطح أو داخل المفصل.
- الكسر الطولي (longitudinal fracture): عندما يحدث الكسر في كامل طول العظمة.
- الكسر المائل (oblique fracture): عندما يحدث الكسر بشكل قطري على المحور الطولي للعظمة.
- الكسر المرضي (pathological fracture): عندما يكون هناك حالة مرضية تضعف من العظام، مما يؤدي الي كسرها.
- الكسر الحلزوني (spiral fracture): يحدث عندما يتم عصر أو التواء العظمة.
- الكسر نتيجة الاجهاد (stress fracture): الكسر نتيجة تكرار اجهاد او التواء العظمة،وهو أكثر شيوعا بين الرياضيين.
- (Torus or buckle fracture): يتشوه شكل العظمة بالانحناء و لكنها لا تنكسر. أكثر شيوعا في الأطفال. مؤلم ولكن مستقر.
- الكسر العرضي (transverse fracture): كسر مستقيم بعرض العظمة بالكامل.
أعراض الكسور:
تختلف أعراض الكسور تبعا للعظمة المكسورة، عمر المصاب،والحالة العامة للمصاب، بالإضافة لمدي شدة الإصابة. لكن غالبا ما تشمل الأعراض البعض من الآتي:
- الألم.
- التورم.
- الكدمات.
- تغير لون المنطقة حول مكان الكسر.
- الانحناء – حيث قد ينحني الجزء المصاب بزاوية أكثر من الطبيعي.
- عدم قدرة المصاب على التحميل على المكان المصاب.
- عدم قدرة المصاب على تحريك المنطقة المصابة.
- الإحساس بإحساس مزعج في المنطقة المصابة.
- في حال كونه جرحا مضاعفا أو مفتوحا، قد يكون هناك نزيف دموي.
عندما يكون الكسر في عظمة أكبر مثل الحوض أو الفخذ:
- شحوب وإحساس بالبرودة عند المصاب.
- قد يحدث دوار أو دوخة.
- الإحساس بالاعتلال والغثيان.
إن كان ممكنا، لا تقم بتحريك المصاب بالكسر الي أن يحضر متخصص رعاية صحية للتعامل مع الموقف. لكن في حالة الضرورة مثل أن يكون المصاب في منطقة خطيرة مثل منتصف طريق مزدحم ينصح باستخدام جبيرة لتدعيم الطرف المكسور أثناء تحريك المصاب لحين وصول الإسعاف.
أسباب الكسور:
- معظم الكسور تحدث بسبب السقوط بشكل قوي أو حوادث السيارات. العظام الصحية قاسية للغاية وتستطيع تحمل الصدمات القوية بشكل مدهش. تبعا لعمر الشخص، هناك عاملين يجعلان مخاطر الكسور أكبر: ضعف العظام وزيادة مخاطر السقوط.
- الأطفال،والذين يمارسون أنماط من الحركة أكثر نشاطا من البالغين في حياتهم اليومية يكونوا أيضا عرضة للكسور.
- الأشخاص الذين يعانون من حالات مرضية تضعف من العظام يصبحون أكثر عرضة لخطر الكسر. على سبيل المثال هشاشة العظام والأورام السرطانية. ويسمي هذا الكسر بالكسر المرضي.
- الكسور الناتجة عن الإجهاد،والتي تحدث نتيجة تكرار إجهاد أو التواء العظام، توجد بشكل أكثر شيوعا بين الأشخاص الذين يمارسون الرياضة بشكل احترافي،وهو سبب شائع أيضا للإصابة بالكسور.
تشخيص الكسور والعلاج:
سيقوم الطبيب بعمل بعض الفحوصات البدنية، لتحديد العلامات والأعراض وإعطاء التشخيص.
سيتم سؤال المصاب بشكل شخصي – أو الأصدقاء،الأقارب، الشهود على الإصابة، في حالة عدم قدرة المصاب على التواصل بشكل طبيعي مع الطبيب عن الملابسات المسببة للإصابة أو التي قد تكون سببا للإصابة.
سيقوم الطبيب غالبا بطلب أشعة x تشخيصية. في بعض الحالات قد يطلب أشعة مقطعية أو أشعة رنين مغناطيسي.
عملية التئام كسور العظام هي عملية طبيعية تماما،والتي في معظم الحالات سوف تحدث بشكل تلقائي. علاج الكسور يتم بشكل يهدف الي التأكد من أداء العضو المكسور لوظيفته الأصلية بشكل هو الأفضل بعد انتهاء عملية التئام الكسر.
العلاج أيضا يركز على توفير أنسب الظروف المحيطة للعضو المكسور لحدوث الالتئام بشكل هو الأفضل.
لكي تبدأ عملية التئام الكسر، يجب أن يتم إعادة العظمة المكسورة الي وضعها الطبيعي. بمعني أن يتم تحريك الطرف الحر من العظمة المكسورة الي أن يلاقي العظمة المقابلة له في المكان الصحيح. يتم ذلك عادة تحت تأثير البنج الكلي، بدون اللجوء للجراحة، أو بعملية جراحية طبقا للحالة.

التثبيت أو التجميد للعظام المكسورة: بمجرد تسوية وضبط العظام المكسورة في وضعها الصحيح لابد أن يحدث لها تثبيت أو تجميد في هذا الوضع. ويتم ذلك بأي من الآتي:
- الجبيرة (splint) مصنوعة من الجبس تعمل على تثبيت العظام المكسورة.
- الدعامات اللاصقة (plaster casts or plastic functional braces) –تعمل على تثبيت العظام في وضعها حتى تلتئم تماما.
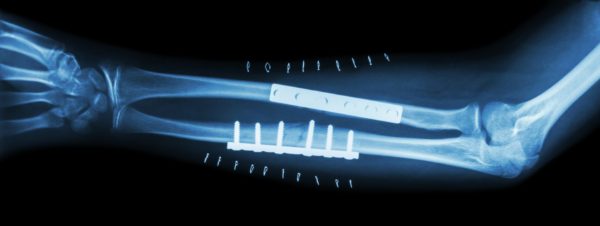
- الشرائح المعدنية والمسامير (metal plates and screws).
- القضبان المعدنية الداخلية (intra-medullary nails) – يتم تثبيتها في منتص العظام الطويلة. أحبال معدنية مرنة قد يتم استخدامها في الأطفال.
- المثبتات الخارجية (external fixators) – قد تكون مصنوعة من المعدن أو ألياف كربونية، تمتلك مسامير معدنية تدخل بشكل مباشر للعظام من خلال الجلد. تعتبر نوع من السقالات او الدعامات خارج الجسم.
عادة ما يتم تجميد أو تثبيت العظمة المكسورة لفترة تتراوح ما بين 2-8 أسبوع. يتم تحديد المدة بناء علي العظمة المكسورة وإن كان هناك أي مضاعفات أخري، مثل مشاكل في الامداد بالدم أو العدوي.
التئام الكسور: في حالة إعادة العظمة المكسورة الي وضعها الطبيعي وتثبيتها أو تجميدها في هذا الوضع بالطريقة المناسبة وللمدة المناسبة، فإن عملية الالتئام تسير بشكل طبيعي.
تقوم بعض الخلايا العظمية (osteoclasts) بامتصاص خلايا العظم القديمة والتالفة بينما تعمل خلايا عظمية أخري (osteoblasts) بتخليق خلايا عظمية جديدة.
يتكون نسيج عظمي جديد (callus) حول منطقة الكسر. يتكون ذلك النسيج عند كلا النهايتين للعظمة المكسورةوينمو في الاتجاهين الي ان يمتلئ فراغ الكسر. في النهاية العظم الزائد يزول وتعود العظمة الي سابق شكلها الطبيعي.
عمر المصاب، العظمة المكسورة، نوع الكسر، بالإضافة للحالة العامة للمصاب كلها عوامل تؤثر على مدي سرعة التئام الكسر. في حالة كون المصاب مدخنا بانتظام، سيطول وقت الالتئام عن الوقت الطبيعي المعتاد لنفس الحالة لمصاب أخر غير مدخن. وتتراوح مدة التئام الكسور لفترة تتراوح ما بين 2-8 أسبوع طبقا للعوامل السابقة.
العلاج الطبيعي: بعد التئام الكسر، من الضروري إعادة قوة العضلات بالإضافة للقدرة على الحركة الي الحالة الطبيعية في المنطقة المصابة. في حالة حدوث الكسر في مفصل أو بالقرب من مفصل، هناك خطر للتصلب المستمر في المفصل أو التهاب مزمن في المفصل – قد يصبح المصاب غير قادرا على ثني ذلك المفصل بشكل طبيعي كما في السابق.
الجراحة: في حالة وجود تلف للجلد والأنسجة المحيطة بمنطقة العظمة المكسورة، قد يكون هناك حاجة لجراحة لمعالجة ذلك.
التأخر في التئام الكسور أو عدم التئام الكسور:
عدم التئام الكسر يعني فشل العظام في الالتئام ذاتيا، بينما التأخر في الالتئام يعني أخذ وقت أطول من الطبيعي والمتوقع للالتئام.
- العلاج بالموجات فوق الصوتية – موجات صوتية قليلة الشدة يتم توجيهها للمنطقة المصابة بشكل يومي. وجد أن هذا يساعد الكسر على الالتئام. مازالت الدراسات في هذه النقطة مستمرة.
- تطعيم العظام (bone graft) -في حالة عدم التئام الكسر، يتم زرع بعض العظام الطبيعية أو التخليقية وذلك لتحفيز العظام المكسورة على الالتئام.
- العلاج بالخلايا الجذعية (stem cell therapy) -مازالت هذه النقطة تحت الدراسة لرؤية ان كانت الخلايا الجذعية ممكن ان تستخدم لعلاج الكسور التي لا تلتئم.
الأنظمة الغذائية التي تساعد على التئام العظام:
تناول الأطعمة الغنية بالعناصر التالية مهم للغاية للمساعدة على التئام الكسور:
- البروتينات (اللحوم-السمك-اللبن-الجبنة-الزبادي-البندق-الحبوب-الفول-منتجات الصويا).
- الكالسيوم (اللبن-الزبادي-الجبنة-البروكلي-التونة-السلمون-لبن اللوز).
- فيتامين د (السلمون-السردين-زيت كبد السمك-الكبد-صفار البيض).
- فيتامين ج (البرتقال-الكيوي-التوت-الطماطم-الفلفل-البطاطس-الخضروات).
- الحديد (اللحوم الحمراء-لحوم الدجاج الداكنة-الديك الرومي-البيض-الفواكه المجففة).
- البوتاسيوم (الموز-عصير البرتقال-البطاطس-البندق-الحبوب-السمك-اللحوم-اللبن).
ما يجب تجنبه من الطعام أثناء التئام الكسور:
الكحوليات-الملح-القهوة-الشاي.
مضاعفات الكسور:
- الالتئام في موضع خطأ – يسمي بالالتئام الخاطئ (malunion) إما أن يلتئم الكسر في وضع خاطئ أو يتحرك الكسر نفسه من مكانه.
- الاضطراب في نمو العظام (disruption of bone growth) -في حال أن يؤثر كسر العظمة عند الأطفال على أطباق النمو في نهاية العظام يكون هناك خطر ان يتأثر النمو الطبيعي للعظام،ويزيد من خطر التشوه اللاحق للعظام.
- في حالة الكسور المضاعفة عندما يحدث قطع في الجلد، بعض البكتيريا تستطيع الدخول الي الجسم وتصيب كلا من العظم ونخاع العظم، مما يصبح عدوي مستمرة تسمي التهاب العظام المزمن (chronic osteomyelitis)
قد يحتاج المصاب حينها للعلاج بالمضادات الحيوية. في بعض الأحيان، تصريف جراحي أو كحت قد يكون مطلوبا.
- موت العظام (avascular necrosis) -في حالة فقد العظام لمصدر تغذيتها بالدم قد تموت.
الوقاية من الكسور:
-
- التغذية الجيدة والتعرض للشمس– يحتاج جسم الانسان لكميات مناسبة من الكالسيوم لصحة العظام. اللبن،الجبنة،الزبادي،والخضروات الورقية مصادر جيدة للكالسيوم.
-
- يحتاج الجسم لفيتامين د ليمتص الكالسيوم – التعرض للشمس، وأكل البيض والسمك طرق جيدة للحصول على فيتامين د.
-
- الأنشطة البدنية الرياضية – كلما كثرت تمرينات تحمل الوزن كلما كانت العظام أقوي و أكثر كثافة.
- قفز الحبل, المشي, الجري, و الرقص – أي تمرينات يتم فيها تحميل وزن الجسم علي الهيكل العظمي.
كبر السن لا يؤدي فقط الي ضعف العظام، لكن غالباً ما يؤدي لقلة في ممارسة الأنشطة الرياضية. مما يؤدي لاحقا الي زيادة خطر ضعف العظام. من المهم لكل الناس البقاء في حالة بدنية جيدة.
انقطاع الطمث – الاستروجين. الذي يعمل على تنظيم نسبة الكالسيوم عند النساء، النقص في الاستروجين أثناء انقطاع الطمث يجعل ضبط نسبة الكالسيوم عند النساء صعبا. بالتبعية يجب علي النساء الاهتمام بشكل خاص بمدي كثافة و قوة عظامهم أثناء انقطاع الطمث و بعده.
الخطوات التالية تقلل من بعض مخاطر ما بعد انقطاع الطمث:
- ممارسة تمرينات تحمل الوزن لفترات قصيرة بشكل منتظم كل أسبوع.
- عدم التدخين.
- التعرض بشكل مناسب لأشعة الشمس.
- تأكد من وجود أغذية غنية بالكالسيوم في برنامجك الغذائي. للذين يجدون صعوبة في ذلك، ينصح الطبيب بأدوية تحتوي على الكالسيوم بشكل مناسب.
علاج شروخ العظام:
في حالة تعرضك لشرخ في العظام هناك مجموعة من الإسعافات الأولية التي يجب عليك فعلها قبل اللجوء للطبيب.
العلاجات المنزلية للشروخ:
- الراحة التامة.
- الثلج.
- ضغط أو كبس المنطقة المصابة.
- رفع المنطقة المصابة.
- أدوية مسكنة لها القدرة على تخفيف الألم والتورم.
من الضروري اللجوء للمساعدة الطبية في حالة شدة الألم أو عدم قلته مع الراحة. الطريقة التي سيختارها الطبيب للعلاج تعتمد على مدة شدة الإصابة وموضعها.
العلاجات الطبية:
قد ينصح الطبيب باستخدام العكاز لتخفيف حمل وزن الجسم عن الساق أو القدم المصابة. كما يمكن أن ترتدي حذاء وقاية خاص أو جبيرة جبس.
حيث تستغرق شروخ العظام فترة تتراوح ما بين 6-8 أسبوع للالتئام الكامل، من الضروري للغاية تنظيم أسلوب وشكل حياتك وأنشطتك بما لا يؤثر على التئام الشرخ.
بعض شروخ العظام قد تستدعي التدخل الجراحي، حيث يتم تدعيم العظام المشروخة بواسطة المسامير والصواميل الطبية الخاصة للمساعدة في تسريع وتيرة عملية الالتئام.